Este artículo se publicó originalmente en Cooking Ideas, un blog de Vodafone donde colaboramos semanalmente con el objetivo de crear historias que «alimenten la mente de ideas».
Cuando apenas acababa de cumplir los treinta años un trombo causo daños masivos en el corazón de Charles Oeke, que tuvo que someterse a un trasplante para seguir con vida.
Durante los siguientes diez años hizo una vida todo lo normal que un paciente trasplantado de corazón puede hacerla, y eso, en la actualidad, quiere decir que llevaba una vida bastante normal.
Sin embargo en un momento dado su cuerpo empezó a rechazar su nuevo corazón, y por motivos médicos era imposible realizar otro trasplante, lo que no hace muchos años hubiera significado la muerte para el señor Oeke.
Afortunadamente, los avances técnicos de los últimos años permitieron implantar un corazón artificial en su pecho que le ha permitido seguir con vida desde entonces.
Pero este corazón artificial depende de un mecanismo de control y alimentación externo que pesa unos 200 kilogramos, lo que le mantenía confinado en su habitación de hospital, en la que se ha visto obligado a permanecer durante más de 600 días.
Su calidad de vida ha mejorado enormemente, de todos modos, cuando el pasado 3 de mayo recibió el permiso para irse a casa como paciente ambulante gracias a un dispositivo conocido como Freedom Portable Driver, diseñado por SynCardia, el fabricante de su corazón artificial.

Freedom Portable Driver y Big BlueDriver
El Freedom Portable Driver funciona con baterías, pesa algo menos de siete kilos, se lleva como una mochila, y sustituye a Big Blue, el dispositivo de 200 kilogramos antes citado.
Oeke es el primer paciente en participar en este programa, que por ahora tiene permiso para llegar a incluir hasta 60 pacientes en 30 instituciones, que servirá para ver no sólo cómo funciona el dispositivo en sí desde el punto de vista técnico y médico sino cómo afecta a nivel mental a los pacientes que lo usan.
Según Steven Langford, de Syncardia, ha sido la miniaturización en sensores la que ha permitido este avance, pues si antes tenían el tamaño de una lata de conservas, ahora apenas tienen el de una moneda.
Y si todo va bien no es descabellado pensar que en unos años los avances en densidad de baterías podrían llegar a permitir implantar el corazón artificial y su mecanismo de control y alimentación dentro del cuerpo del paciente, quizás cargándolo mediante inducción para evitar que tan siquiera tuviera que haber unos cables saliendo a través de la piel.
Para Jeffrey Brewer, fundador de Citysearch y Overture, descubrir en 2002 que su hijo de siete años sufre diabetes tipo 1 fue el detonante para ponerse a trabajar en el diseño de un páncreas artificial.
La diabetes tipo 1, aunque es tratable, tiene el problema de que hay que controlarla mediante inyecciones de insulina que se aplican de una forma un tanto «pedestre» según unas tablas que hacen corresponder el nivel de azúcar en sangre con la dosis de las inyecciones.
Pero estas tablas no tienen en cuenta la diferente actividad ni constitución de los pacientes, y no es raro que estos sufran bajones de azúcar potencialmente mortales a causa de una dósis excesiva de insulina; a largo plazo unos niveles altos de azúcar en sangre tienen también sus efectos negativos sobre la vista, los riñones, el corazón, entre otras cosas.
A Brewer, siendo un geek, le pareció obvio que tenía que haber una forma más adecuada de hacer esto, básicamente automatizando el proceso mediante un páncreas artificial.
Y pronto descubrió que en realidad técnicamente no era complicado hacerlo, ya que desde finales de los 70 hay una bomba de insulina que es capaz de ir inyectando las dosis programadas a los pacientes de forma automática, y desde 2005 hay un sensor que se implanta bajo la piel y que es capaz de leer de forma continua los niveles de azúcar en sangre.
Parecía obvio que lo único que faltaba en la ecuación era el software necesario para ir leyendo esos valores de azúcar y su tendencia a la alta o a la baja para programar el funcionamiento de la bomba en tiempo real.
El problema es que regular el nivel de azúcar en sangre es algo más complicado que abrir o cerrar el grifo de insulina, ya que esta puede tardar hasta unos 15 minutos en empezar a hacer efecto, unos 45 en alcanzar su efecto máximo, y luego aún sigue teniendo efecto durante unas tres horas.
Además, antes de aprobar para su comercialización cualquier dispositivo de este estilo es imperativo hacer estudios que demuestren su efectividad y que este es seguro, aunque esto ya está ocurriendo tanto en Europa como en los Estados Unidos con resultados prometedores, pues hasta ahora los pacientes que han usado estos páncreas artificiales automáticos han mantenido un control de sus niveles de azúcar en sangre hasta ocho veces mejor que los pacientes que usaron bombas de insulina controladas a mano.
En Europa, de hecho, ya hay países que han autorizado el uso de este tipo de dispositivos siempre que incluyan un mecanismo de control que corte su funcionamiento ante niveles demasiado bajos de azúcar en sangre para evitar que entre en un bucle que pueda acabar con la vida del paciente.
En Estados Unidos la FDA, la agencia que se ocupa de este tipo de permisos, aún le está dando vueltas al asunto, pero la Fundación de Investigación de la Diabetes Juvenil, con la ayuda de Brewer, está presionando para que se acelere el proceso todo lo posible.
Así, es posible que en pocos años los pacientes con diabetes tipo 1 puedan prescindir de sus kits de medición de azúcar y sus inyecciones de insulina a cambio de llevar encima un dispositivo del tamaño de un iPod que se encargará de hacer ese control automáticamente.
Y quien sabe sino acabará siendo posible también que lo lleven implantado bajo la piel, aunque en este caso tendría que haber una forma de recargar no sólo sus baterías sino su depósito de insulina.
A nivel más experimental, en la Case Western Reserve University un ingeniero llamado Matthew Shiefer está desarrollando un interfaz que permite recibir señales de los nervios de los pacientes a en los que se ha probado y transmitirlas a los músculos.
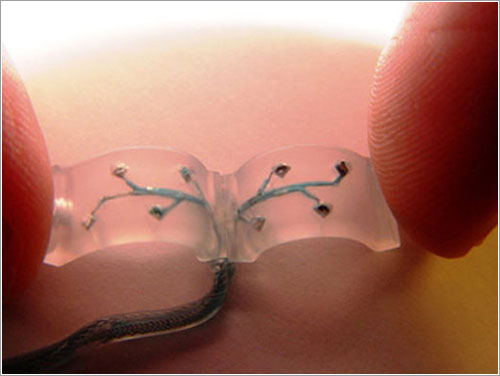
Interfaz eléctrico para nervios y músculos
Esto podría permitir en el futuro que pacientes que han sufrido daños en su médula espinal pudieran volver a caminar puenteando el punto en el que esta está cortada mediante dispositivos como este, aunque aún falta mucho para que funcione con el suficiente control y, sobre todo, en pacientes con médulas dañadas, pues hasta ahora las pruebas se han hecho en pacientes sanos.
Además, esto solucionaría sólo la mitad de la ecuación, ya que si bien podría permitir mover sus miembros a estas personas no les devolvería la sensibilidad en estos, aunque los avances en miembros artificiales como el i-Limb y similares, que incluyen mecanismos de retroalimentación, son también un paso interesante en esta dirección.

Mano mecánica i-Limb
Estos no son más que algunos ejemplos de avances en este campo de los que han sido publicados recientemente, pero es raro ya que pase una semana sin que se produzcan interesantes e intrigantes nuevos anuncios, hasta el punto de que si el hombre bicentenario del relato de Isaac Asimov era ciencia ficción en 1976, parece que cada vez lo es menos.


